Precaución con los nuevos fármacos contra la obesidad
La obesidad: una epidemia silenciosa en los países desarrollados
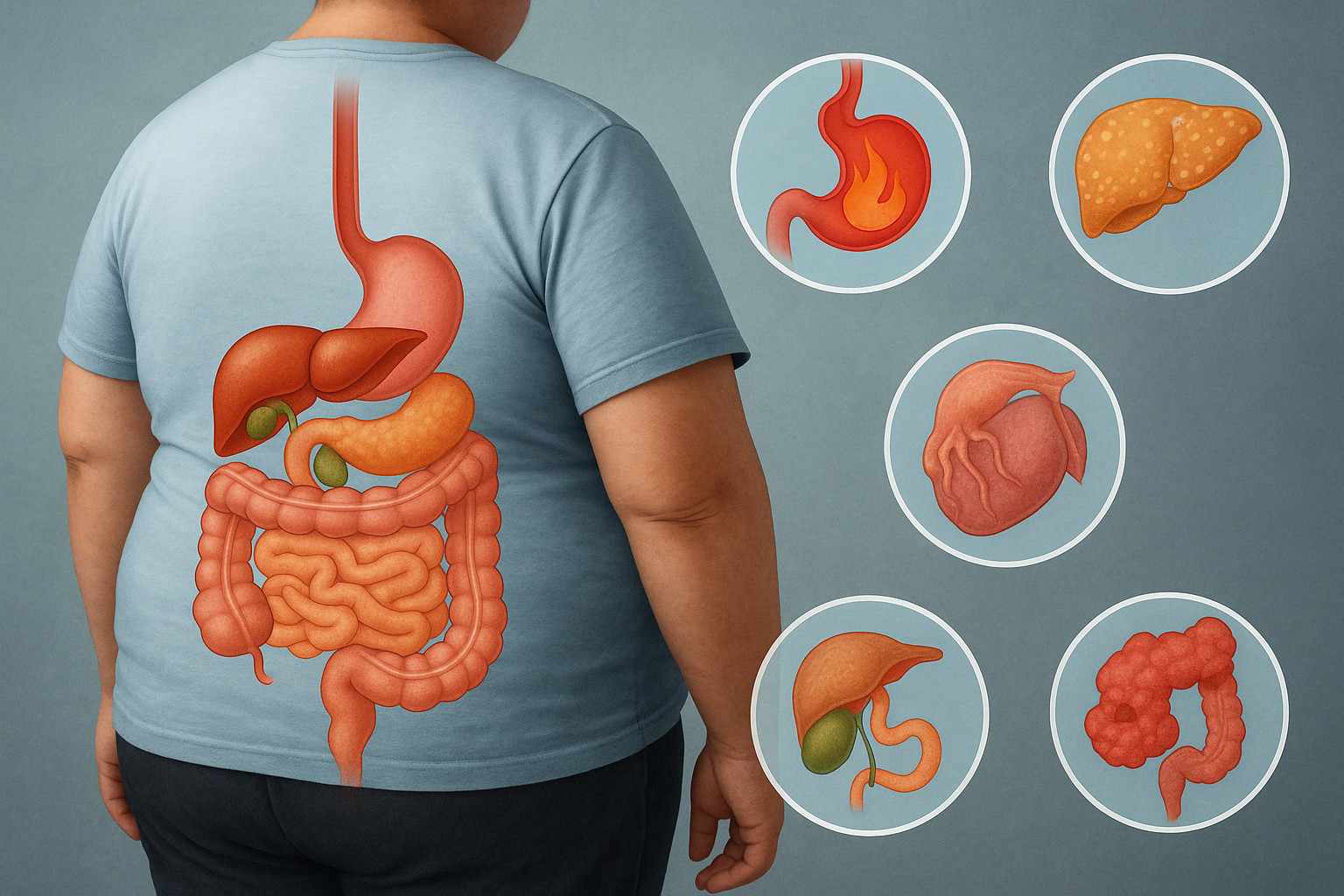
La obesidad se ha convertido en una auténtica epidemia silenciosa en buena parte del mundo occidental. Los cambios en los estilos de vida —alimentación hipercalórica, menor actividad física, estrés crónico y una presencia masiva de alimentos ultraprocesados— han provocado un aumento sostenido del sobrepeso y la obesidad. Este fenómeno, lejos de ser una cuestión estética, tiene profundas implicaciones sanitarias: se asocia a un mayor riesgo cardiovascular, diabetes tipo 2, apnea del sueño, enfermedades hepáticas, trastornos metabólicos y un incremento general de la morbimortalidad.
El impacto sobre los sistemas de salud es creciente, lo que ha impulsado una búsqueda activa de soluciones más allá de las intervenciones tradicionales basadas en dieta, actividad física, cambios de hábitos y tratamientos endoscópicos o quirúrgicos. En este contexto, la industria farmacéutica ha acelerado el desarrollo de nuevos tratamientos farmacológicos orientados al control del peso, entre ellos los agonistas del receptor GLP-1, como la Semaglutida, que han alcanzado una enorme popularidad en los últimos años.
Los nuevos fármacos contra la obesidad: promesas y riesgos
Aunque estos medicamentos han demostrado eficacia en la pérdida de peso, no están exentos de efectos adversos. Su impacto real a medio y largo plazo aún está en estudio, y diversos organismos internacionales han advertido sobre la necesidad de evaluar cuidadosamente su seguridad de forma periódica. Los casos clínicos documentados a continuación ofrecen un valioso recordatorio de que estos tratamientos requieren un uso prudente, supervisado y basado en criterios estrictamente médicos, no debiendo emplearse bajo ningún concepto fuera de estos criterios.
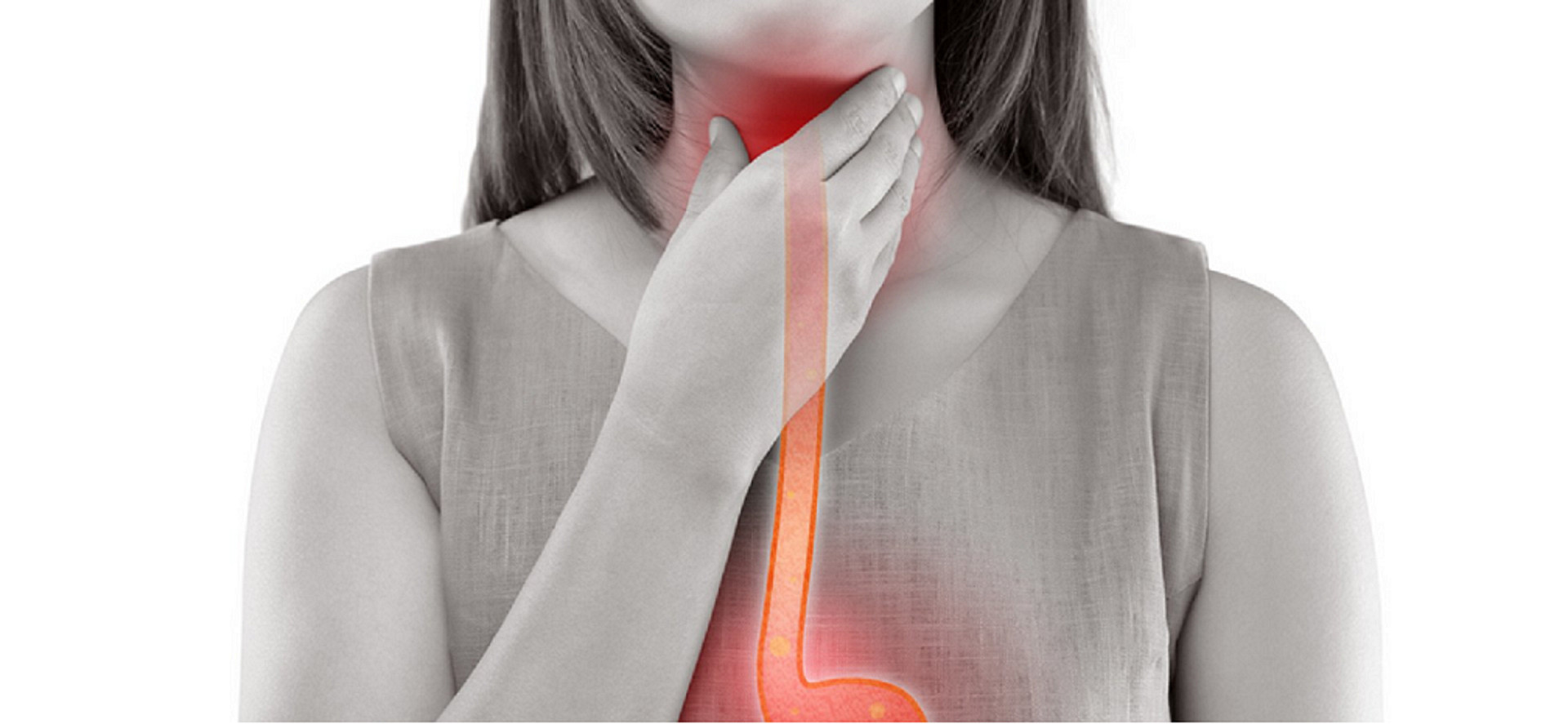
Un caso clínico ilustrativo: esofagitis por reflujo grave inducida por Semaglutida
Un caso publicado recientemente describe a una mujer de 70 años con diabetes tipo 2 y obesidad supermórbida (IMC 51,1) que desarrolló una esofagitis por reflujo grave tras seis meses de tratamiento con Semaglutida. La paciente comenzó con 0,25 mg semanales y, pese a presentar vómitos y dolor epigástrico desde las primeras semanas, la rápida pérdida de peso llevó a subestimar estos síntomas. De hecho, la dosis fue incrementada a 0,5 mg, coincidiendo con un empeoramiento sustancial del cuadro gastrointestinal.
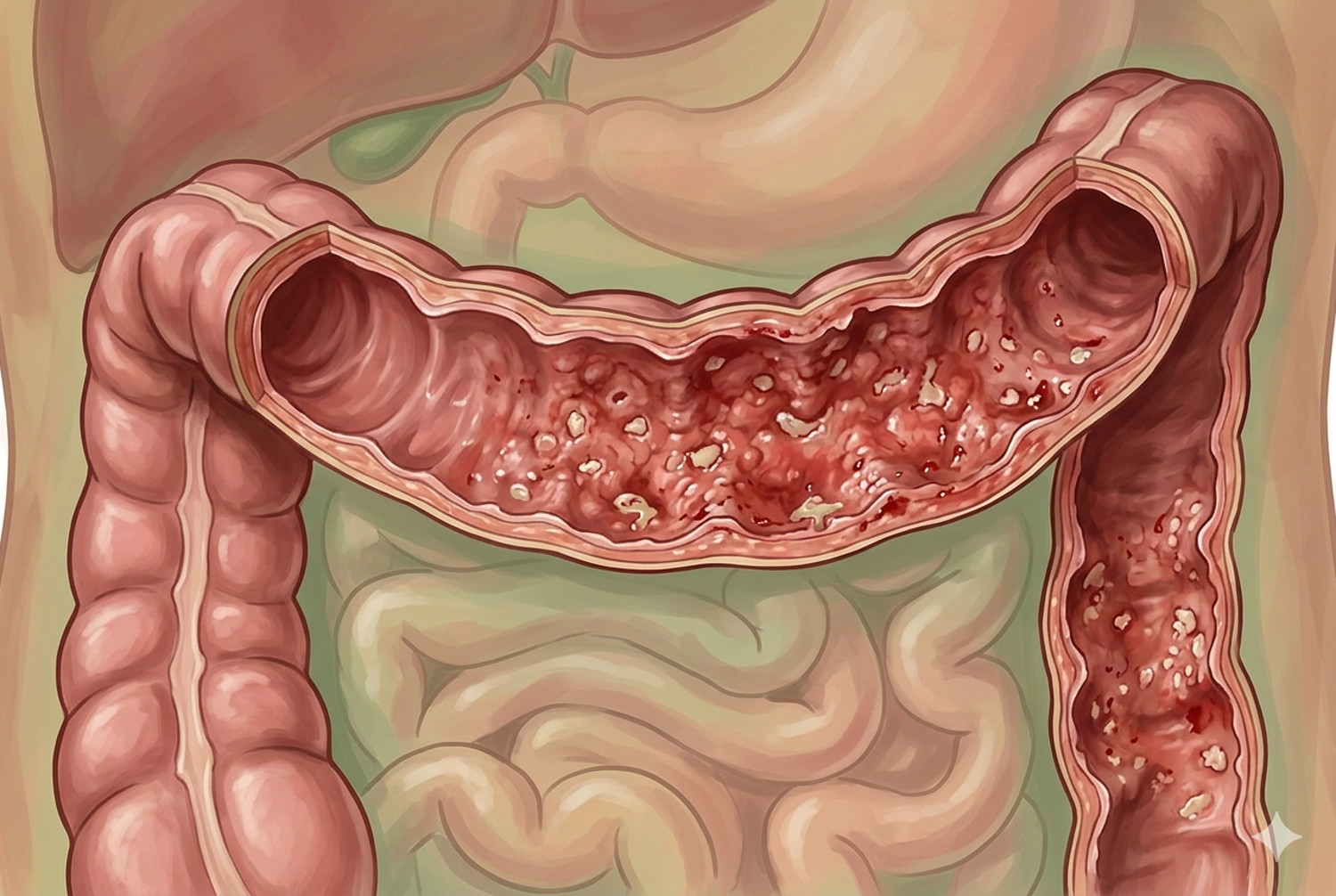
A partir de ese momento, los vómitos se hicieron frecuentes y persistentes, pero el tratamiento se mantuvo debido a la notable reducción de peso de la paciente. La situación se agravó progresivamente hasta impedirle la ingesta oral seis meses después del inicio de la terapia, lo que motivó su derivación urgente al hospital. Allí, los estudios de imagen endoscopia digestiva alta revelaron un engrosamiento difuso de la pared esofágica y una extensa úlcera que se extendía desde el tercio proximal esofágico hasta el distal, prácticamente la totalidad de la longitud esofágica, descartándose otras causas farmacológicas o infecciosas.
Basándose en el curso clínico y en los hallazgos endoscópicos, los médicos diagnosticaron una enfermedad por reflujo gastroesofágico grave secundaria a los vómitos repetidos inducidos por la Semaglutida. Se suspendió el fármaco y se instauró tratamiento con inhibidores de la bomba de protones y agentes mucoprotectoresa a altas dosis. En dos semanas, la paciente recuperó la ingesta oral y, un mes después, la endoscopia de control confirmó la completa resolución de la úlcera sin estenosis residual. El caso evidencia cómo un efecto adverso inicialmente banal —vómitos persistentes— puede evolucionar hacia una complicación grave (ocasionalmente, pueden producirse casos de estenosis o perforación esofágica) si no se evalúa y actúa a tiempo.
La evidencia científica: necesidad de estudios independientes
Revisiones recientes, como las de Cochrane Collaboration, señalan que estos fármacos producen pérdidas de peso significativas en comparación con placebo, pero requieren evaluaciones independientes más amplias para determinar con precisión su perfil de seguridad. Los efectos secundarios gastrointestinales —náuseas, vómitos, diarrea, dolor abdominal, enlentecimiento del vaciamiento gástrico, sensación de plenitud— son los más frecuentes y, aunque suelen ser leves o moderados, pueden derivar en complicaciones serias (esofagitis, pancreatitis aguda o insuficiencia renal) cuando se prolongan o no se investigan adecuadamente.
Estos hallazgos subrayan la importancia de no banalizar los síntomas y de no continuar el tratamiento sin una valoración clínica completa, especialmente cuando aparecen vómitos persistentes o dificultades para la ingesta. La propia literatura advierte que estos fármacos no deben administrarse sin una monitorización médica estrecha.
Conclusión: tratamientos útiles, pero siempre bajo supervisión médica
Los agonistas del receptor GLP-1 representan una herramienta valiosa para el tratamiento de la obesidad, pero su uso exige indicación médica, prudencia, seguimiento clínico y una evaluación exhaustiva de posibles efectos adversos. Por tanto, estos fármacos deben utilizarse exclusivamente bajo prescripción y supervisión médica, nunca por iniciativa propia ni como solución rápida para perder peso.
Si algún paciente se reconoce en esta problemática, presenta síntomas digestivos no conocidos previamente o necesita asesoramiento profesional sobre el manejo de la obesidad y los tratamientos disponibles, le recomendamos solicitar cita con los especialistas de DI-EN Sevilla, donde podrá recibir una evaluación personalizada y un plan seguro y adecuado a sus necesidades clínicas.